監修:本間 義崇先生
(国立がん研究センター中央病院 消化管内科/希少がんセンター)
目次
小腸がん(小腸腺がん)とは

小腸には様々な悪性腫瘍が生じることが知られており、発生率の高い順に神経内分泌腫瘍(カルチノイド)、小腸がん(小腸腺がん)、悪性リンパ腫、および肉腫(消化管間質腫瘍[GIST]を含む)である。

小腸悪性腫瘍のうち、小腸がん(小腸腺がん)は2番目に多い。とはいえ、小腸悪性腫瘍全体が希少がんの定義(年間発生率:10万人あたり6人未満)に該当し、米国のデータによると、1995年から2008年の小腸悪性腫瘍の年間発生率は、10万人あたり男性2.61人、女性1.77人である。2番目の小腸がん(小腸腺がん)は、10万人あたり0.22人から0.57人とさらに少ない。小腸がん(小腸腺がん)とは、十二指腸、空腸、回腸の粘膜から発生した悪性腫瘍を指し、十二指腸ファーター乳頭がんは含まない。また、胃がんや大腸がんなどの再発病巣が小腸まで及んできたものも小腸がん(小腸腺がん)には含まない(胃がん・大腸がんの腹膜転移という)。
小腸がん(小腸腺がん)の主なリスク因子は、(1)炎症性腸疾患(クローン病、潰瘍性大腸炎)、(2)遺伝性疾患(家族性大腸腺腫症などポリポージス、遺伝性大腸がんのリンチ症候群)、(3)消化管吸収障害(セリアック病)の3つである。しかし、こうしたリスクがない場合でも小腸がん(小腸腺がん)は発生する。一口に小腸がん(小腸腺がん)といっても、様々な要因から生じるものが混在している。

小腸に悪性腫瘍が少ない理由は明確ではないが、胃や大腸との位置的関係により、外界からのウイルスや刺激物質などから守られていることもその理由の1つと考えられている。
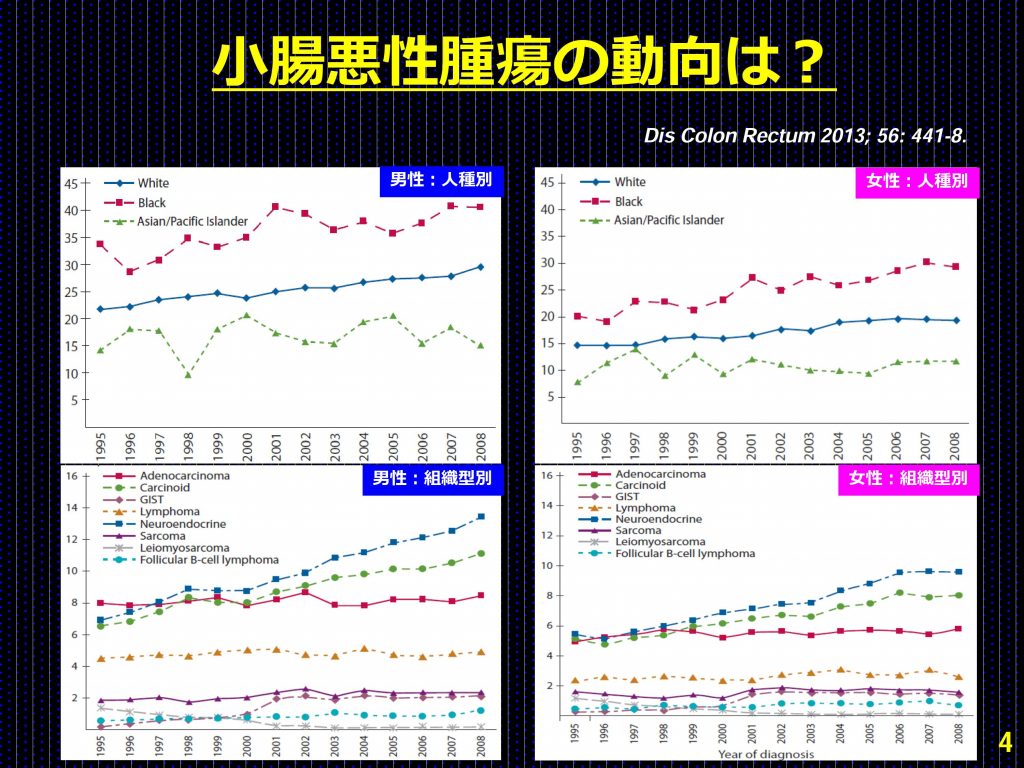
近年、小腸悪性腫瘍は緩徐ではあるが全体的に増加傾向にある。2013年の報告(Dis Colon Rectum誌56巻441ページ)によると、小腸悪性腫瘍のうち神経内分泌腫瘍とカルチノイドの増加傾向が高く、次いで小腸がん(小腸腺がん)、リンパ腫や肉腫などは横ばい傾向である。
小腸がん(小腸腺がん)の発見と診断

小腸がん(小腸腺がん)の早期発見は困難である。病初期は自覚症状がないことも理由の1つであるが、通常の内視鏡は胃を超えて十二指腸、さらにその奥の小腸まで届かないため検診で発見されることもほとんどない。発見されたときにはかなり進行している状態で、大きくなった腫瘍からの出血や、腫瘍で腸管が閉塞されることによる腹痛や嘔吐といった目に見える症状をきっかけに、詳細検査で初めて発見されることが多い。
小腸まで到達するカプセル内視鏡では小腸の異常を発見することができるが、その部分の組織を採取することはできないため、小腸がん(小腸腺がん)を確定診断することはできない。ダブルバルーン内視鏡では、十二指腸後半から空腸前半部の腫瘍は観察と組織採取が可能だが、それより奥の小腸をくまなく検査することはできないため、その部分に生じた腫瘍については、手術により腫瘍組織を採取・検査し、診断を確定する必要がある。
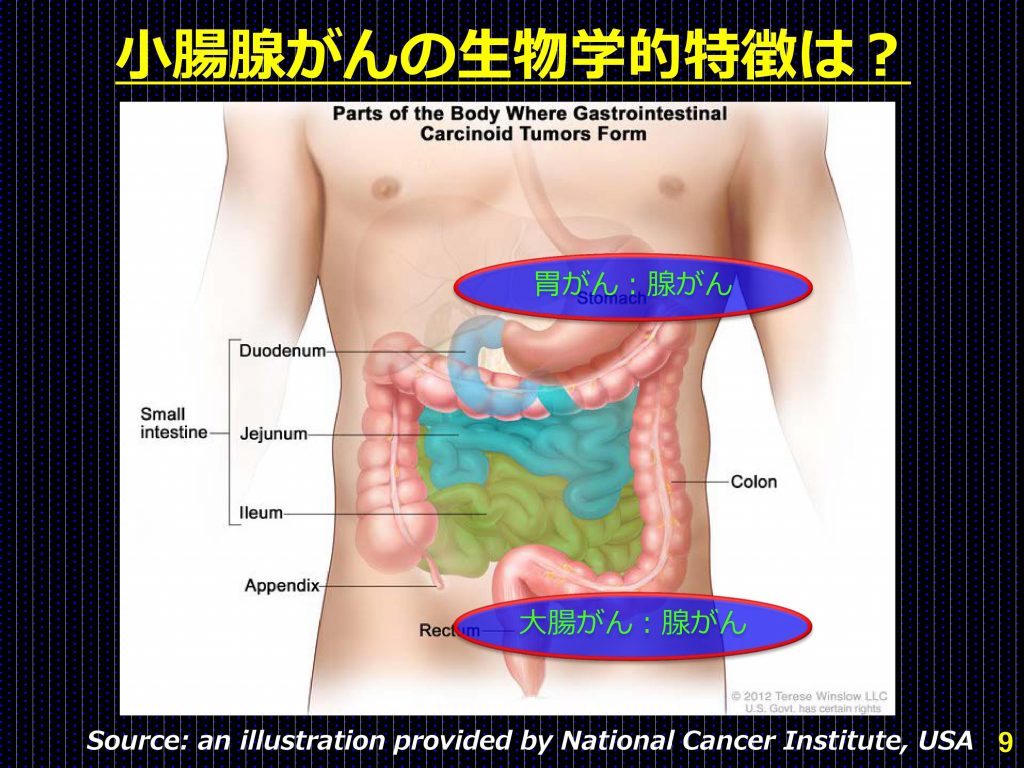
小腸がん(小腸腺がん)は、その希少さゆえに、標準治療は治療の参考となる研究データが少ない。小腸は胃と大腸との間に存在する臓器であり、胃・大腸に生じるがんも「腺がん」であるため、胃がんや大腸がんを参考に治療開発が行われてきた
小腸がん(小腸腺がん)の治療方針
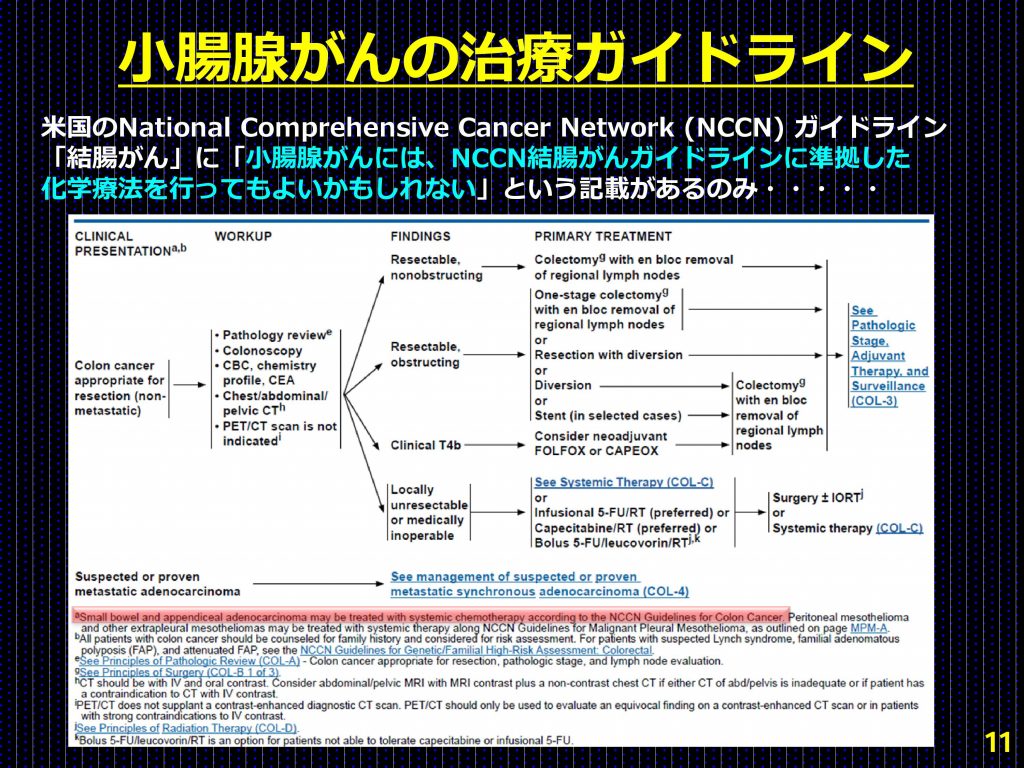
日本や欧州では小腸がん(小腸腺がん)の治療ガイドラインはない。米国でもNational Comprehensive Cancer Network (NCCN) ガイドラインの「結腸がん」の項目に、「小腸がん(小腸腺がん)には、NCCN結腸がんガイドラインに準拠した化学療法を行ってもよいかもしれない」という記載があるのみである。
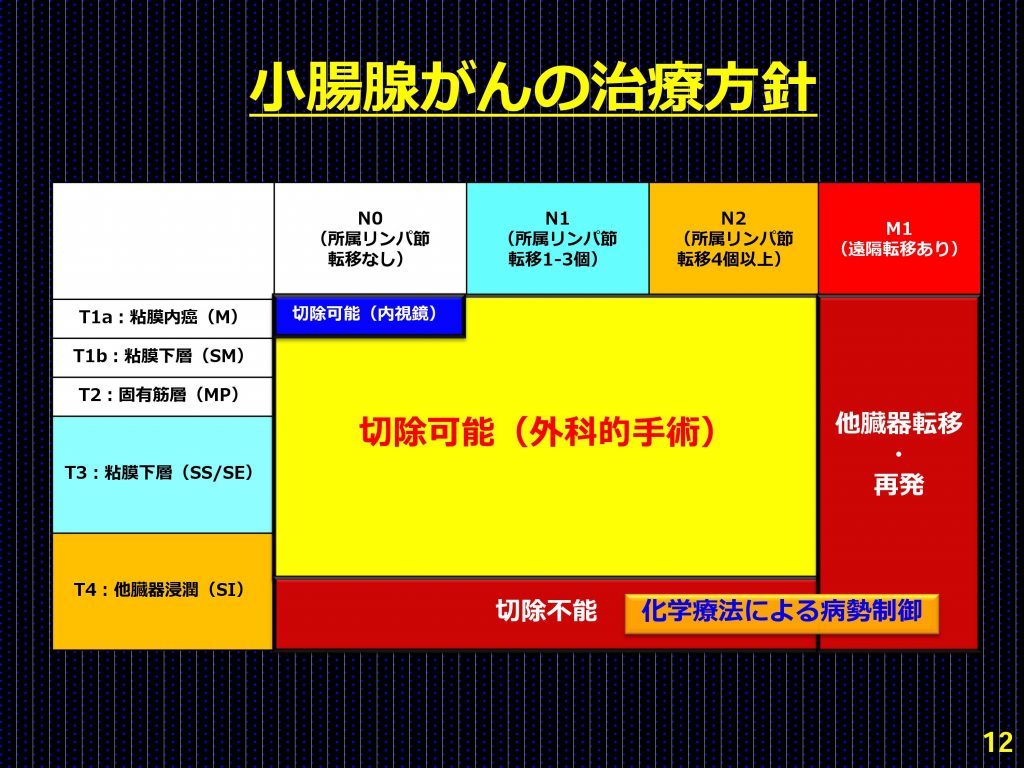
小腸がんの病期(ステージ)の決定には、TNM分類が用いられる。小腸がん(小腸腺がん)では、その希少さゆえに、すべての病期(ステージ)において、ランダム化比較試験の結果に基づいた「標準治療」は確立されていない
切除不能・転移・再発の小腸がん(小腸腺がん)に対する治療法
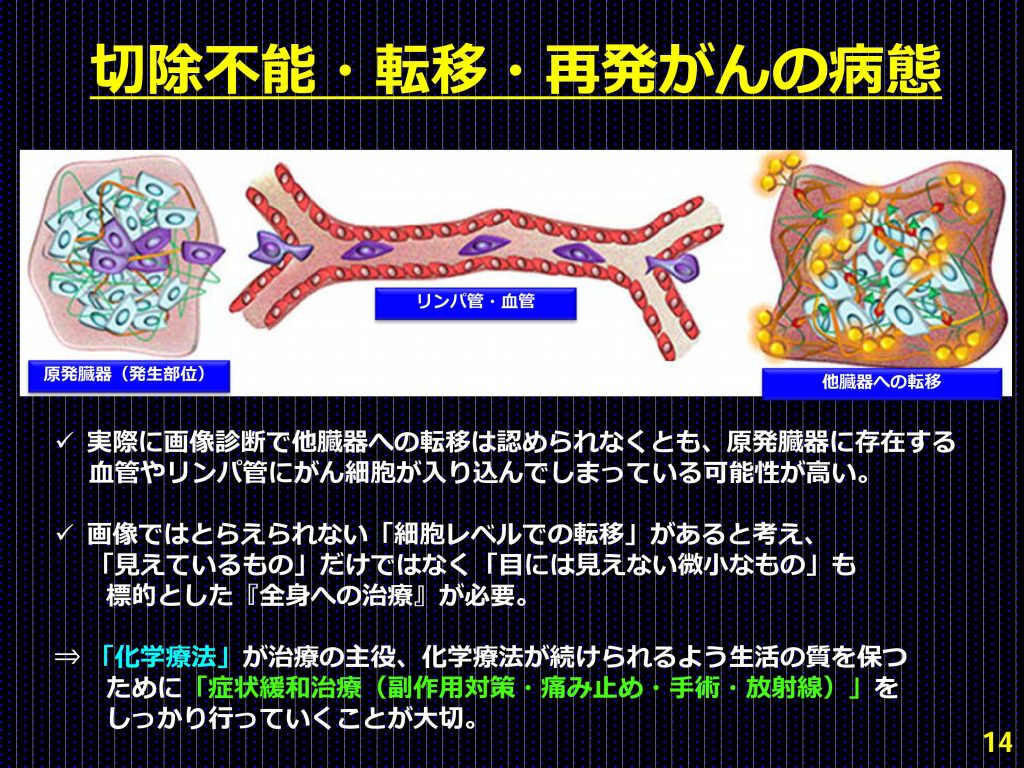
本病態の場合、画像のみではとらえきれない微細ながん細胞が血管やリンパ管を経て、全身に広がっている可能性が高いため、手術・放射線といった局所治療による治癒は期待できない
早期発見が難しい小腸がん(小腸腺がん)では、初めての診断で切除不能と判断されることが多く、こうした病態では、目に見えない微細な腫瘍をも標的とすることができる全身化学療法を第1選択とする。同時に、化学療法を続けるための生活の質(QOL)を保つように、症状緩和治療(副作用対策、鎮痛、手術、放射線)を並行して実施する。

これまで報告されている小腸がん(小腸腺がん)に関する研究データにおいて、小腸がん(小腸腺がん)は組織学的に大腸がんとの共通部分が多いこと、大腸がんの治療への効果が高いことから、大腸がんの治療方針を参考に治療がなされている。

小腸がん(小腸腺がん)の一次化学療法には、大腸がんに用いる薬剤のうちフルオロピリミジン+オキサリプラチン併用療法が「みなし標準治療」として世界的に認知されている。

これまでの検討から、大腸がんに用いる薬剤がすべて小腸がん(小腸腺がん)に有効とはいい難い面もあり、一次療法が無効な場合に有効な二次治療は確立されていない。小腸がん(小腸腺がん)の薬物療法の模索は続いており、現在は比較的新しい化学療法薬や免疫療法薬を含め、臨床試験で複数の治療法が試みられている。

近年、次世代シークエンサーによる網羅的な遺伝子変異の検索が可能となってきている。治療標的を検索することで新たな治療に結び付けようとする研究が、他がんと同様に小腸がんでも実施されている。またこうした研究の結果から、小腸がん(小腸腺がん)がその発症リスクによって遺伝子変異のステータスが異なることなども少しずつ分かってきている。
切除可能の小腸がん(小腸腺がん)に対する治療法
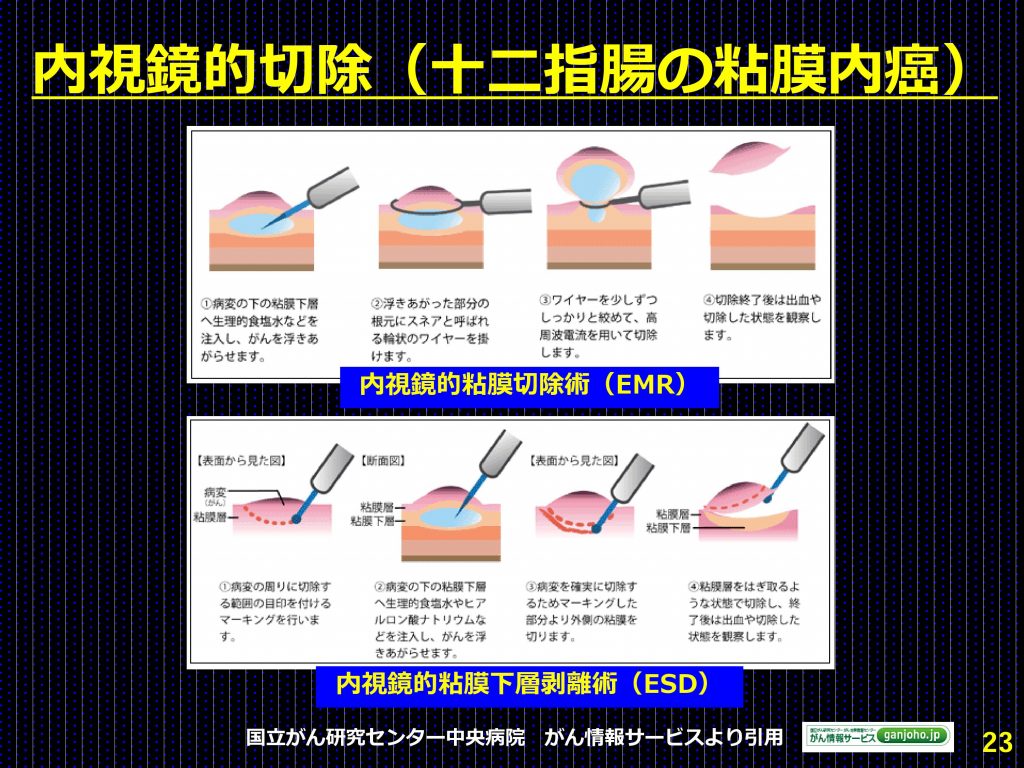
病変が十二指腸の前半部にあり、腫瘍が粘膜内にとどまっている段階(粘膜内がん)のものについては、内視鏡的粘膜切除術(EMR)、あるいは内視鏡的粘膜下層剥離術(ESD)の適応となる。
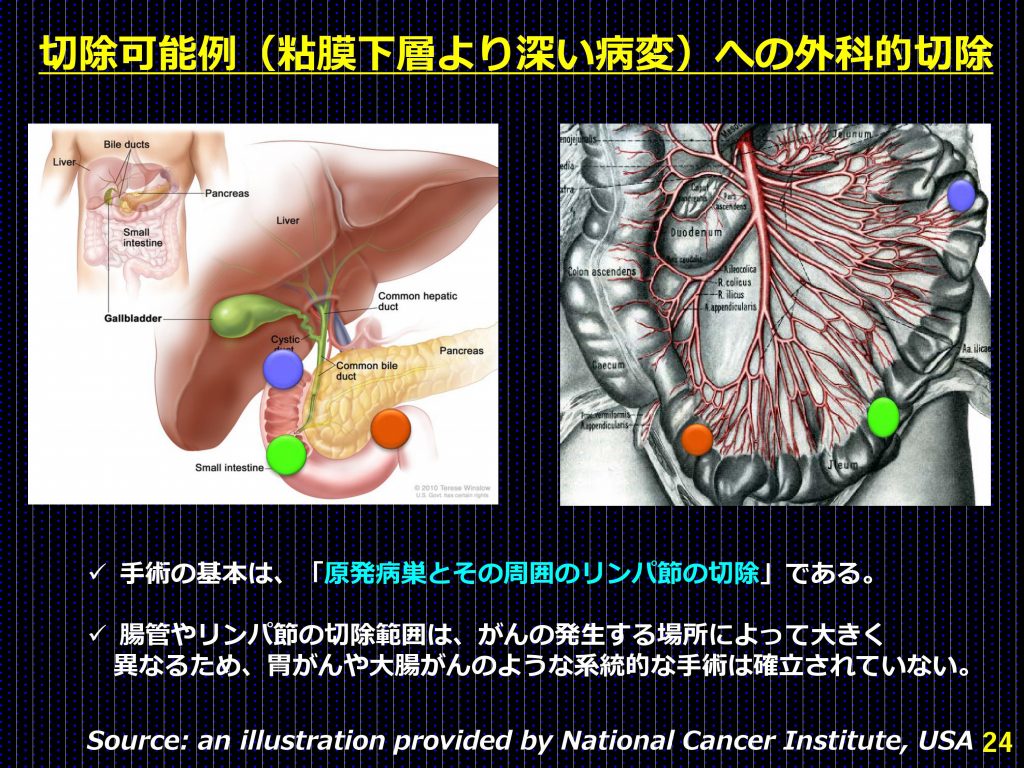
一方、腫瘍が粘膜下層より深く入り込んでいる、または所属リンパ節への転移がある場合は外科的手術の適応となる。通常、原発巣とその周囲に存在するリンパ節を含めて切除がなされる。
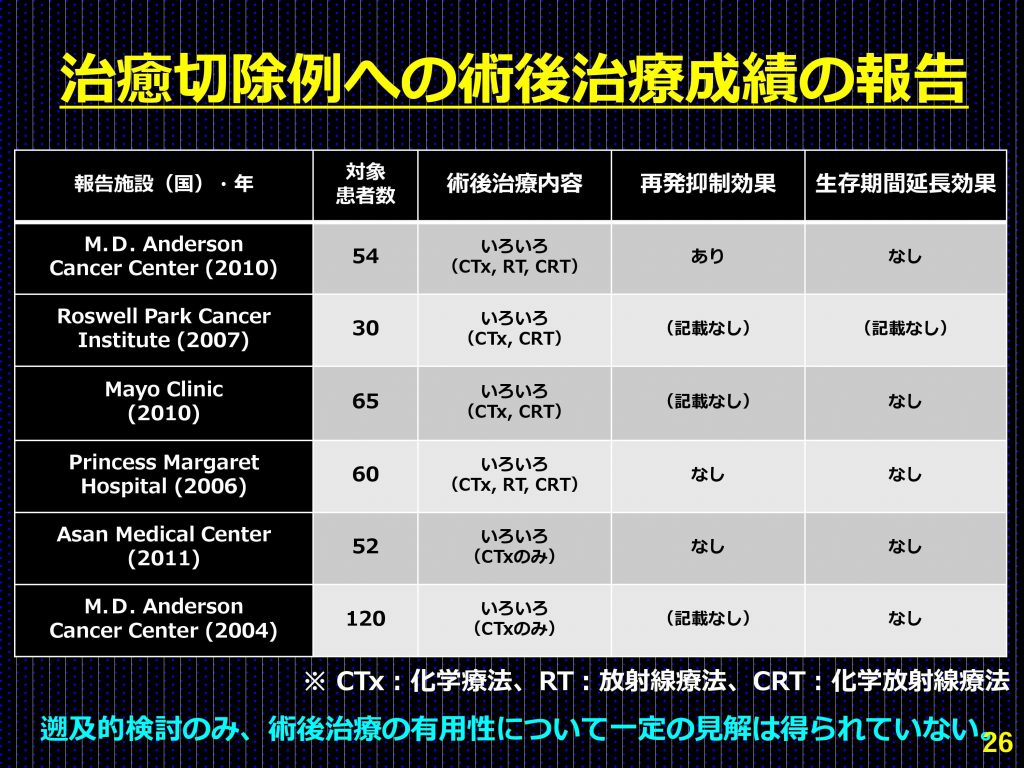
完全切除後であっても、小腸がん(小腸腺がん)は胃がんや大腸がんに比べ再発率が高いことから、再発を予防する術後治療が必要と考えられているが、これまで術後治療として有効性が実証されているものは存在しない
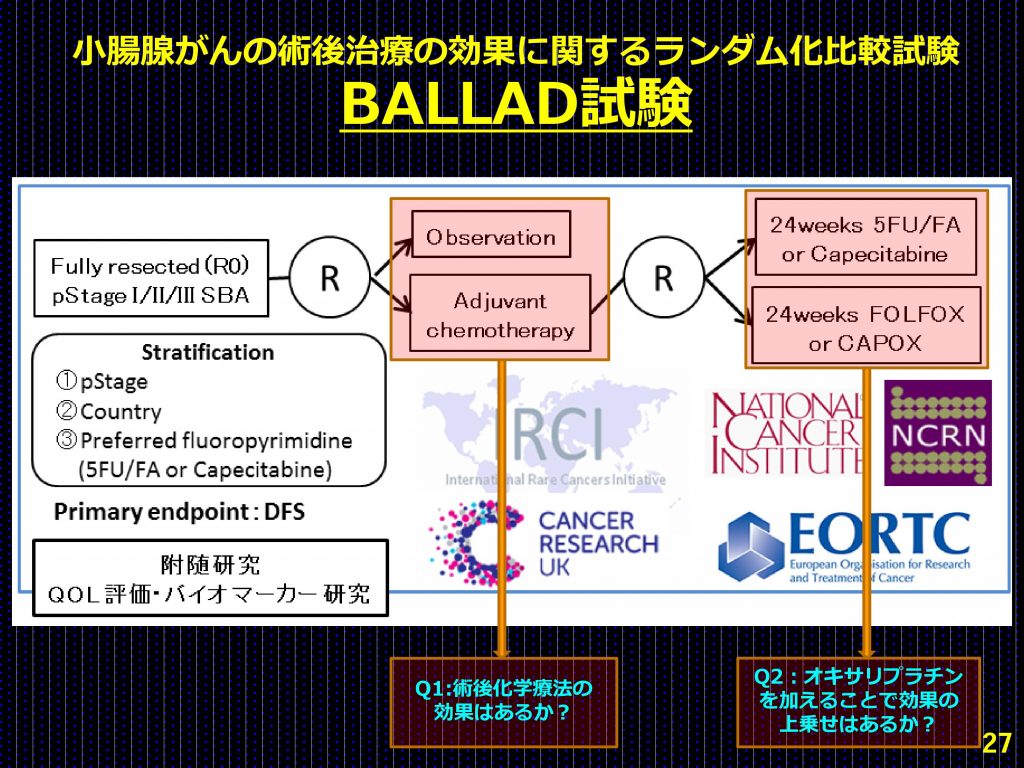
現在、希少がんの治療開発を目的として組織された国際的コンソーシアムであるIRCI(International Rare Cancer Initiatives」により、欧州を中心として小腸がん(小腸腺がん)の術後化学療法による再発抑制効果を評価する臨床試験「BALLAD」が実施されており、新たなデータの創出が待たれている。
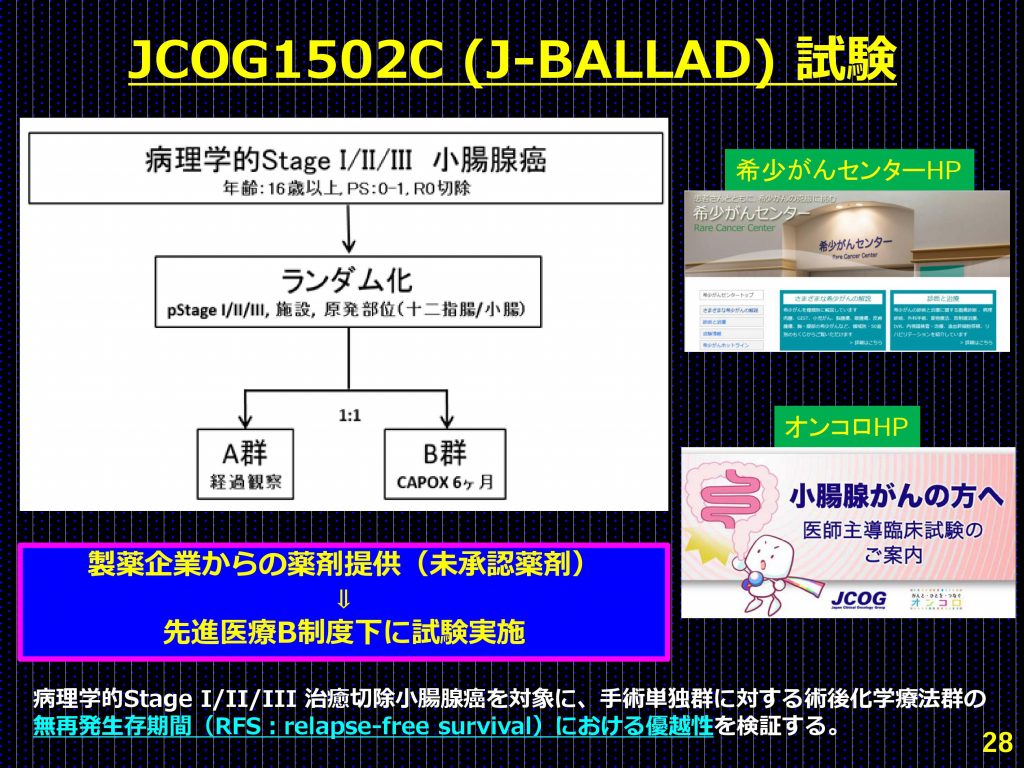
日本でも試験「J-BALLAD(JCOG1502C)」が開始され、標準治療である手術単独(術後療法なし)に対する、(切除不能・転移・再発例のみなし標準治療の一つである)カペシタビン+オキサリプラチン療法の無再発生存期間(RFS)における優越性を検証することを目的としている。
監修:本間 義崇先生
(国立がん研究センター中央病院 消化管内科/希少がんセンター)
小腸がんの臨床試験情報

【臨床試験広告】小腸がん対象 手術後の再発予防のための医師主導臨床試験のご案内
小腸がん(小腸腺がん)セミナー動画
本内容は、2017年8月10日に開催された、第8回希少がんMeet the Expert~小腸がん~の内容をまとめたものです。講師は国立がん研究センター中央病院消化器内科/希少がんセンター 本間義崇先生です。
希少がんMeet the Expert~小腸がん~セミナー動画はコチラ